Hội chứng buồng trứng đa nang (PCOS) là một rối loạn nội tiết, chuyển hóa và sinh sản phức tạp, ảnh hưởng đến ít nhất 5 - 10% phụ nữ ở độ tuổi sinh sản [1]. Bệnh nhân bị buồng trứng đa nang có thể không biểu hiện lâm sàng hoặc có những triệu chứng liên quan sự kháng insulin, cường androgen và rối loạn chức năng buồng trứng. Những triệu chứng này có thể liên quan đến những vấn đề sức khỏe không phải PCOS, vì vậy cần điều tra tiền sử bệnh và thăm khám lâm sàng để chẩn đoán xác định và có biện pháp điều trị thích hợp [2].
Dịch tễ học và sinh lý bệnh buồng trứng đa nang
PCOS là một trong những nguyên nhân hàng đầu gây vô sinh [4], tỷ lệ những phụ nữ vô sinh hiếm muộn bị đa nang buồng trứng là 15 - 20% [2]. Nguyên nhân chưa được biết rõ, tuy nhiên các nghiên cứu chỉ ra rằng, PCOS xuất hiện là do sự tương tác phức tạp giữa các đặc điểm di truyền và môi trường. Tình trạng kháng insulin được xem là yếu tố chính đóng vai trò quan trọng trong cơ chế bệnh sinh của hội chứng đa nang buồng trứng khi 50 - 70% phụ nữ bị PCOS có tình trạng kháng insulin và tăng insulin máu [1], dẫn tới chứng cường androgen, những bất thường trong buồng trứng và rối loạn rụng trứng.
Bệnh buồng trứng đa nang PCOS là gì?
Các triệu chứng hóa sinh và lâm sàng trong PCOS bao gồm rối loạn kinh nguyệt, buồng trứng đa nang, mụn trứng cá, thừa cân, rậm lông. Nó cũng liên quan tới những vấn đề sức khỏe lâu dài như béo phì, đái tháo đường, bệnh tim mạch, các tai biến sản khoa và vô sinh [1].
Chẩn đoán hội chứng đa nang buồng trứng PCOS
Chẩn đoán PCOS dựa vào tiền sử của bệnh nhân và thăm khám lâm sàng: thay đổi cân nặng, lịch sử kinh nguyệt, các dấu hiệu ngoài da và yếu tố liên quan đến các bệnh lý đi kèm [3].
Tiêu chuẩn chẩn đoán PCOS
Tiêu chí lâm sàng | Tiêu chí của Viện Y tế quốc gia (Mỹ), 1990 (Phải bao gồm cả 2 tiêu chí được tích) | Tiêu chí Rotterdam, 2003 (Phải có ít nhất 2 trong 3 tiêu chí) | Hiệp hội PCOS và thừa androgen, 2009 (Phải có tiêu A và tiêu chí B hoặc C) |
Cường androgen | x | x | A |
Kinh nguyệt không đều | x | x | B |
Buồng trứng đa nang | x | C |
Cường androgen được xác định thông qua các triệu chứng lâm sàng như mụn trứng cá nhiều, rụng tóc, rậm lông (ở các bộ phận giống trên nam giới) và sự tăng nồng độ testosterone toàn phần/tự do hoặc dehydroepiandrosterone sulfate trong máu. Đo nồng độ androgen hữu ích trong trường hợp nghi ngờ có khối u tiết androgen (ví dụ: bệnh nhân nam hóa rõ rệt hoặc khởi phát nhanh các triệu chứng liên quan đến PCOS).
Rối loạn rụng trứng liên quan đến triệu chứng kinh nguyệt không đều (chu kỳ kinh trên 35 ngày nhưng cách nhau dưới 6 tháng) hoặc vô kinh (không có kinh trong ít nhất 6-12 tháng).
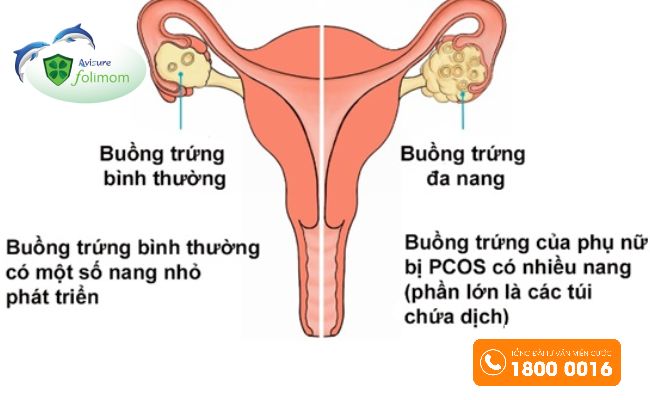
Buồng trứng đa nang được chẩn đoán khi một hoặc cả hai buồng trứng chứa 12 nang trở lên (hoặc 25 nang trở lên bằng công nghệ siêu âm mới) có đường kính 2-9mm hoặc buồng trứng có thể tích >10ml xác định trên siêu âm. Buồng trứng đa nang có thể tìm thấy ở 62% bệnh nhân có quá trình rụng trứng bình thường, tuy nhiên tỷ lệ này tăng lên khi tuổi càng tăng [3].
=>>Xem thêm: Buồng trứng đa nang có thai được không?
Điều trị đa nang buồng trứng như thế nào?
PCOS là hội chứng ảnh hưởng đến nhiều cơ quan trong cơ thể. Việc điều trị PCOS cần được cá nhân hóa dựa trên các triệu chứng và mong muốn có thai của bệnh nhân [3].
Giảm cân
Béo phì quan sát được ở 35-60% phụ nữ bị PCOS và có liên quan đến việc không hoặc chậm đáp ứng với các phương pháp điều trị khác như clomiphene citrat, gonadotropin và phẫu thuật điện nhiệt qua nội soi.
Giảm cân cải thiện các thông số nội tiết, tăng khả năng rụng trứng và mang thai ở phụ nữ béo phì bị PCOS, tuy nhiên, biện pháp giảm cân chỉ được khuyến cáo ở những người bị thừa cân với BMI > 25–27 kg/m2.
Điều trị béo phì bao gồm điều chỉnh lối sống (chế độ ăn uống và tập thể dục), điều trị nội khoa và phẫu thuật. Tất cả các biện pháp điều trị này phải được thực hiện trong thời kỳ thụ thai và không được kết hợp với các liệu pháp sinh sản.

Điều trị hội chứng buồng trứng đa nang bằng giảm cân
Liệu pháp kích thích rụng trứng
Trong PCOS, rối loạn rụng trứng là do sự giảm nồng độ hormon FSH, có liên quan đến sự tăng hormon LH, androgen và insulin máu.
Clomiphene citrate (CC). Là một trong những thuốc đầu tay để kích thích rụng trứng cho những bệnh nhân PCOS. CC được chỉ định với liều 50-150mg trong 5 ngày từ ngày thứ 3 hoặc ngày thứ 5 của chu kỳ tự phát hoặc do progestin. CC tăng rụng trứng ở 75-80% bệnh nhân PCOS, tỷ lệ mang thai gần 22% với mỗi chu kỳ rụng trứng, điều này có thể do tác dụng kháng estrogen ngoại vi của CC chủ yếu ở nội mạc tử cung và dịch nhầy cổ tử cung. Tỷ lệ sống sau 6 tháng điều trị là 20-40% và phần lớn các trường hợp mang thai xảy ra trong 6 chu kỳ rụng trứng đầu tiền sau khi điều trị. Tỷ lệ đa thai dưới 10% và hiếm gặp hội chứng quá kích buồng trứng.
Metformin. Là thuốc hạ đường huyết được sử dụng trong điều trị đái tháo đường tuyp 2. Metformin cải thiện khả năng rụng trứng thông qua tác dụng giảm insulin máu, giảm sản xuất androgen và tăng sinh trưởng nội mạc tử cung. Để tăng khả năng dung nạp ở bệnh nhân, metformin được bắt đầu với liều 500mg/ngày trong bữa ăn, sau 1 tuần tăng lên 1000mg/ngày trong 7 ngày và sau đó tăng lên 1500mg/ngày. Liều mục tiêu là 1500 - 2550mg/ngày (500mg hoặc 850mg x 3 lần/ngày). Các tác dụng phụ phổ biến của metformin là buồn nôn và tiêu chảy.
Gonadotropin. Là thuốc được sử dụng để điều trị trong PCOS khi có kháng với clomiphene. Cơ chế tác dụng của gonadotropin là gây rụng trứng, duy trì và kích thích sự phát triển của nang trứng thông qua việc kiểm soát FSH. Gonadotropin không có tác dụng kháng estrogen ngoại vi như clomiphene, nhưng có nguy cơ cao gây quá kích buồng trứng và đa thai. Việc điều trị bằng gonadotropin tốn kém, tốn thời gian và cần giám sát nghiêm ngặt. Phác đồ điều trị với gonadotropin nên bắt đầu từ liều thấp (37.5-50 IU/ngày) và tăng dần liều theo sự đáp ứng của buồng trứng. Việc kiểm soát được thực hiện bằng siêu âm và phác đồ được sửa đổi sau 1 tuần không có nang trứng phát triển với mức tăng 50% mỗi lần. Chế độ giảm liều cũng bắt đầu với liều khuyến cáo tối đa, liều giảm xuống khi đạt được đáp ứng nang trứng, mỗi lần giảm 50%.
Điện nhiệt qua nội soi buồng trứng (LOD). Ở những phụ nữ PCOS kháng với clomiphene và không thể tuân thủ phác đồ điều trị với gonadotropin, phẫu thuật nội soi buồng trứng hai bên bằng đốt điện đơn cực hoặc laser là một lựa chọn thay thế được chấp nhận. LOD phục hồi chu kỳ kinh nguyệt ở 63-85% bệnh nhân và ít liên quan đến hiện tượng đa thai hơn sơ với gonadotropin.
Thụ tinh trong ống nghiệm. Khả năng cuối cùng để mang thai đủ tháng cho phụ nữ bị PCOS là thụ tinh trong ống nghiệm (IVF). Những kỹ thuật này là liệu pháp cuối cùng khi điều trị với clomiphene, gonadotropin không thành công. IVF được lựa chọn đầu tiên trong các trường hợp phụ nữ bị PCOS có mắc thêm các bệnh lý khác như lạc nội mạc tử cung nặng, tắc nghẽn ống dẫn trứng…
Điều trị rối loạn kinh nguyệt
Không rụng trứng mạn tính có liên quan đến nguy cơ tăng sản nội mạc tử cung và ung thư biểu mô. Do đó, cần thận trọng khi xem xét sinh thiết nội mạc tử cung ở những bệnh nhân PCOS không có kinh nguyệt trong 1 năm hoặc lâu hơn. Sự tăng sinh nội mạc tử cung có thể bị ức chế bằng cách sử dụng progestin theo chu kỳ hoặc thuốc tránh thai dạng uống có sự kết hợp của estrogen và progestin.
Điều trị các triệu chứng liên quan đến cường androgen
Các triệu chứng do cường androgen biểu hiện khác nhau ở mỗi bệnh nhân.
Thuốc tránh thai. Ở những phụ nữ không mong muốn có thai, các thuốc tránh thai (OCPs) có thể dùng để điều trị. OCPs giảm cường androgen bằng giảm sản xuất androgen ở buồng trứng, tăng sản xuất SHBG ở gan qua đó giảm testosterone tự do. Liệu pháp kết hợp estrogen-progestin vẫn là phương pháp điều trị chủ yếu cho chứng rậm lông và mụn trứng cá trong PCOS. Tuy nhiên, có những tác dụng phụ tiềm ẩn với kháng insulin, dung nạp glucose, phản ứng mạch máu và quá trình đông máu.
Thuốc kháng androgen. Các thuốc kháng androgen như spironolactone, CPA hoặc flutamide cũng có thể sử dụng với tác dụng ức chế cạnh tranh thụ thể androgen hoặc giảm sản xuất androgen.
Spironolactone là một chất đối kháng aldosterone, chất ức chế cạnh tranh phụ thuộc vào liều dùng của thụ thể androgen và cũng có thể ức chế hoạt động của 5-α-reductase. Mặc dù dung nạp tốt nhưng nó có thể gây mệt mỏi, hạ huyết áp tư thế, chóng mặt, kinh nguyệt không đều khi dùng một mình với liều cao và có nguy cơ gây nữ hóa thai nhi nam. Spironolactone thường đường dùng cùng OCPs vì có tác dụng hiệp đồng.
CPA là chất ức chế cạnh tranh sự gắn kết của testosterone và 5 a -dihydrotestosterone với thụ thể androgen. CPA cũng dung nạp tốt, những cũng có thể gây nhức đầu, buồn nôn, tăng cân, căng tức ngực, mất ham muốn tình dục và cũng có nguy cơ gây nữ hóa thai nhi nam như spironolactone.
Flutamide là một chất kháng androgen không steroid, có chọn lọc. Nó được bán trên thị trường để điều trị ung thư tuyến tiền liệt và rất hiệu quả trong việc điều trị chứng rậm lông. Tuy nhiên, nó hiếm khi được sử dụng đơn lẻ do giá thành cao và nguy cơ gây độc tế bào gan.
Các thuốc kháng androgen có nguy cơ gây nữ hóa thai nhi nam nên phải tráng mang thi trong thời gian điều trị.
Chất chủ vận hormon giải phóng gonadotropin. Chất chủ vận hormone giải phóng gonadotropin (GnRHa) có hiệu quả ngay cả ở những phụ nữ bị kháng insulin nghiêm trọng không đáp ứng với OCPs. GnRHa ức chế các hormone tuyến yên, giảm tiết androgen và estradiol, đồng thời cải thiện các dạng rậm lông nghiêm trọng. Tuy nhiên, phương pháp điều trị này tốn kém, hạn chế sử dụng đối với các dạng quá sản buồng trứng nghiêm trọng và tăng insulin máu.
Liệu pháp thay thế
Các liệu pháp thay thế có thể sử dụng hiện nay như kinesiology, thảo dược, bấm huyệt, châm cứu hay bổ sung inositols.
Châm cứu là phương thức phổ biến, lợi ích của châm cứu có thể có với những người bị PCOS là giúp họ điều hòa và kiểm soát kinh nguyệt.
Inositols
Hiệu quả và độ an toàn của inositols với hội chứng buồng trứng đa nang đã được nghiên cứu trong nhiều năm qua. Myo-inositol (MI) và D-chiro-inositol (DCI) là 2 dạng đồng phân lập thể của inositol đã được chứng minh có vai trò quan trọng trong sinh lý và điều trị PCOS [4].
MI, DCI là tiền chất để tạo thành inositolphosphoglycan (MI-IPG, DCI-IPG) là chất truyền tin thứ hai của nhiều hormone trong đó có insulin và FSH [5][6].
Cơ chế bệnh sinh đa nang buồng trứng
Phối hợp MI + DCI có thể tạo ra 2 tác dụng quan trọng:
(1) Cải thiện sự nhạy cảm insulin từ đó giảm insulin trong máu
(2) Tái lập mức MI và tỷ lệ MI/DCI trong buồng trứng, điều hòa chuyển hóa và hấp thu glucose trong buồng trứng, tái lập cân bằng tín hiệu FSH/LH, từ đó kích thích nang trứng phát triển và trưởng thành, tăng chất lượng trứng và kích thích rụng trứng, tăng khả năng thụ thai [5][6].
Nồng độ insulin lúc đói
Chỉ số HOMA (đánh giá mức độ kháng insulin)
Nồng độ testosterone huyết thanh
Phân tích meta của V Unfer và cộng sự (2017) trên 7 nghiên cứu gồm 247 phụ nữ bị PCOS điều trị với MI đơn độc hoặc phối hợp với acid folic/DCI và 249 phụ nữ bị PCOS điều trị với acid folic hoặc liệu pháp khác cho thấy insulin lúc đói giảm đáng kể ở nhóm MI so với nhóm acic folic hoặc liệu pháp khác (SMD=-1.021µU/mL, 95% CI: -1.791 đến -0.251, P=0.009). Tương tự, chỉ số HOMA (đánh giá mức độ kháng insulin) cũng giảm đáng kể ở nhóm MI so với nhóm chứng (SMD=-0.585, 95% CI: -1.145 đến -0.025, P=0.041). Xu hướng giảm nồng độ testosterone ở nhóm MI so với nhóm chứng cũng quan sát được (SMD=-0.482, 95% CI: -1.052 đến 0.088, P=0.097) [1].
Một phân tích meta của Xiangqin Zheng và cộng sự (2017) trên các thử nghiệm gồm những phụ nữ vô sinh trải qua quá trình rụng trứng nhờ ICSI hoặc IVF-ET cũng cho thấy hiệu quả tăng tỷ lệ thụ thai và chất lượng phôi của MI [7].
Tỷ lệ mang thai lâm sàng
Phân tích meta 7 thử nghiệm với 913 phụ nữ, kết quả cho thấy tỷ lệ mang thai cao hơn đáng kể ở nhóm MI so với nhóm chứng (Acid folic) (33.33% so với 27.62%, OR: 1.45; 95% CI: 1.08–1.95; P=0.01).
Tỷ lệ sảy thai lâm sàng
Phân tích meta 3 thử nghiệm với 311 phụ nữ, kết quả cho thấy tỷ lệ sảy thai ở nhóm MI thấp hơn đáng kể so với nhóm chứng (5.92% so với 17.61%, OR: 0.26; 95% CI: 0.12–0.59; P=0.001).
Tỷ lệ phôi cấp 1
Phân tích meta 4 thử nghiệm với 1294 phôi, kết quả cho thấy tỷ lệ phôi cấp 1 cao hơn đáng kể ở nhóm MI so với nhóm chứng (45.17% so với 41.93%, OR: 1.73; 95% CI: 1.10–2.74; P=0.02).
Các nghiên cứu đã chứng minh tác dụng cải thiện các rối loạn nội tiết tố và sinh sản trong hội chứng buồng trứng đa nang của các inositols, trong đó myo-inositol và D-chiro-inositol được xem là liệu pháp hiệu quả và an toàn cho bệnh nhân PCOS giúp tăng cường sự phát triển của nang noãn,sự trưởng thành của tế bào trứng và tăng hiệu quả mang thai của các biện pháp IVF [4].
Tài liệu tham khảo: